طول عمر بیماران دیابتی
بنیاد بینالمللی دیابت آماری ارائه کردهاست که براساس آن این بیماری خاموش در هر شش ثانیه یک قربانی میگیرد و تعداد مرگهای ناشی از آن بیش از مجموع ایدز،سل و مالاریا است.
تغییر الگوی زندگی این بیماران و خود مراقبتی میتواند به طول عمر بالای این بیماران کمک کند و این بیماران میتوانند با کنترل قند و استفاده از دارو عمری کاملاً طبیعی داشته باشند.
مطابق برخی تحقیقات مبتلایان به دیابت نوع یک «دیابت کودکی» بطور متوسط یک دهه از عمرشان کم میشود، نتایج یک تحقیق نشان دادهاست که مردان مبتلا به دیابت نوع یک بطور متوسط ۱۱ سال و زنان ۱۳ سال کمتر از افراد غیر مبتلا به دیابت عمر میکنند.
این مطالعه بر روی ۲۵ هزار فرد مبتلا به دیابت نوع یک در سالهای ۲۰۱۰–۲۰۰۸ انجام شدهاست.
محققان دریافتند که طول عمر مردان مبتلا به دیابت نوع یک بطور متوسط ۶۶ سال است در حالیکه مردان سالم عمر متوسط ۷۷ سال داشتهاند.
این مطالعه نشان داده است که بیشترین عامل تأثیرگذار بر روی این کاهش طول عمر ناشی از تأثیر دیابت بر روی سلامت سیستم قلبی عروقی است که در ۳۶ درصد مردان و ۳۱ درصد زنان مبتلا به دیابت نوع یک وجود دارد.
یکی از دلایل پایین آمدن یک دهه از عمر این بیماران عدم مراقبت های دائمی و کافی است و مصرف دارو قطعاً نمی تواند به اندازه تغذیه مناسب و به اندازه ورزش در کنترل دیابت مؤثر باشد.
با این حال عقیده راسخ پزشکان و محققان بر این است که با رعایت موارد لازم فرد دیابتی میتواند بیش از ۸۰ سال عمر کند و طول عمری کاملاً طبیعی داشته باشد و ورود داروها و روشهای مراقبتی و کنترلی جدید نقش قبل توجهی در افزایش طول عمر طبیعی این بیماران در چند سال اخیر داشته است.
پک دیابت
پک دیابت
دیابت
دیابت شیرین یا بیماری قند (به انگلیسی: Diabetes mellitus) یک نوع بیماری متابولیکی و مزمن است که نشانه آن قندخون بالاتر از ۱۲۰(میلیگرم در دسی لیتر) در یک زمان طولانی است.
این بیماری سه نوع اصلی نوع ۱، نوع ۲ و بارداری دارد؛ در دیابت نوع ۱ به علت تخریب سلولهای بتای پانکراس توانایی تولید هورمون انسولین در بدن از بین میرود،این نوع از دیابت می تواند ناشی از یک بیماری خود ایمنی باشد و به دلیل نبود انسولین در بدن فرد مبتلا نیاز حتمی به تزریق انسولین وجود دارد این نوع از دیابت با نام های «دیابت وابسته به انسولین» یا «دیابت نوجوانان» نیز شناخته میشود.
در دیابت نوع ۲، سلولهای بدن به وجود انسولین پاسخ صحیحی نمی دهند و انسولین تولیدی نمیتواند عملکرد طبیعی خود را انجام دهد و قند موجود در خون را کاهش دهد.
این اتفاق در نهایت ممکن است به تخریب سلولهای بتای پانکراس و توقف کامل تولید انسولین منجر شود.
در ابتلای فرد به دیابت نوع دو عوامل ژنتیکی، چاقی و کمتحرکی نقش مهمی ایفا میکنند.
نوع سوم آن دیابت زنانه یا دیابت بارداری نام دارد؛ این بیماری زمانی رخ میدهد که زنان باردار بدون سابقه دیابت دچار سطح بالای قندخون بشوند.
هورمون انسولین و گلوکاگون تنظیم کنندگان قندخون میباشند،نقش گلوکاگون بالا بردن قندخون و نقش انسولین پایین آوردن قندخون توسط ساز و کارهای مختلف است.
در دیابت،سرعت و توانایی بدن در استفاده و سوخت و ساز کامل گلوکز کاهش مییابد بنابراین میزان قندخون افزایش یافته که به آن هیپرگلیسمی میگویند. وقتی این افزایش قند در دراز مدت در بدن وجود داشته باشد،سبب تخریب رگهای بسیار ریز در بدن می شود که میتواند اعضای مختلف بدن همچون کلیه،چشم و اعصاب را درگیر کند.
همچنین دیابت با افزایش ریسک بیماریهای قلبی عروقی ارتباط مستقیمی دارد؛ لذا غربالگری و تشخیص زودرس این بیماری در افراد دارای بیماریهای زمینه ای می تواند در پیشگیری از این عوارض مؤثر باشد. تشخیص و همچنین غربالگری دیابت با انجام آزمایش قندخون انجام می شود.
طبق آمار بهداشت جهانی شیوع دیابت در بزرگسالان جهان ۸/۸٪ است،که از این تعداد حدود ۹۰٪ آن دیابت نوع ۲ میباشد؛ همچنین نرخ شیوع جنسیتی آن بطور متوسط در زنان و مردان یکسان است.
دستهبندی و سببشناسی دیابت
| مشخصات | دیابت نوع ۱ | دیابت نوع ۲ |
|---|---|---|
| بروز | ناگهانی | تدریجی |
| سن بروز | بیشتر در کودکان | بیشتر در بزرگسالان |
| وضع بدن | لاغر یا طبیعی | معمولاً چاق |
| کتواسیدوز دیابتی | شایع | نادر |
| اتوآنتیبادی | معمولاً وجود دارد | ندارد |
| انسولین درونساز | کم یا هیچ | طبیعی، کاهشیافته یا افزایش یافته |
| مطابقت ژنتیکی در دوقلوهای تکتخمی |
۵۰٪ | ۹۰٪ |
| شیوع | ~۱۰٪ | ~۹۰٪ |
بیماری دیابت انواع مختلفی دارد که معمولاً در هنگام تشخیص جد میشوند؛ بنابراین تعیین نوع دیابت وابسته به شرایطی است که بیماری از خود نشان میدهد.
خیلی از بیماران به راحتی در یکی از دسته های مشخص دیابت جای نمیگیرند، مثلاً فردی که دچار دیابت بارداری شده باشد ممکن است بعد از پایان بارداری کماکان مبتلا به دیابت باقی بماند و لذا نوع دیابتش به نوع ۲ تغییر داده شود؛ بنابراین برای پزشک متخصص نوع بیماری دیابت فرد نسبت به درک علت و سبب بیماری او و درمان مؤثر آن اهمیت بسیار کمتری دارد.
تقسیم بندی قدیم دیابت به دو نوع وابسته به انسولین و غیر وابسته به انسولین که توسط NDDG در ۱۹۷۹ معرفی شد و در دهههای ۸۰ و ۹۰ بطور گسترده به کار رفت مشکلاتی در درمان به وجود آورده بود که در نتیجه منجر به ارائه تقسیمبندی جدید انواع دیابت توسط سازمان بهداشت جهانی در سال ۱۹۹۷ شد؛
تقسیمبندی دیابت به انواع: دیابت نوع ۱، نوع ۲، سایر انواع و دیابت حاملگی انجام گرفت؛ این تقسیمبندی با وجودی که هنوز مشکلاتی دارد ولی همچنان پذیرفتنی است و مورد استفاده قرار میگیرد.
دیابت نوع ۱ (وابسته به انسولین)
دیابت ناشی از واکنش ایمنی، (Type 1A) یک اختلال ناهمگون ناشی از جهش های (اتوزومال مغلوب و وابسته به ایکس مغلوب) شناخته شده و همچنین توارث چندژنی/کمژنی است. این نوع دیابت در بر گیرنده ۵–۱۰ درصد از انواع دیابت است، قبلاً واژه دیابت وابسته به انسولین یا دیابت نوجوانی برای این نوع رایج بود.
در این نوع از دیابت تخریب سلولی سلول های بتا در پانکراس اتفاق می افتد.علت اصلی از دست رفتن سلول های β، تخریب سلولی ناشی از واکنش ایمنی سلولی است. در پی این تخریب مارکرهایی در خون رها میشوند که شامل آنتی بادی علیه انسولین، اُتو آنتیبادی های گاد (GAD۶۵)، اتو آنتی بادی تیروزین فسفاتازِ «IA-۲ و IA-۲β» است.
این مارکرها ممکن است در ۸۵–۹۰٪ از مبتلایان دیده شود.ارتباطی میان HLA های خاص و این نوع از دیابت هم مشاهده شده است. این نوع دیابت در افراد دارای HLA-DQA و DQB و همچنین افراد دارای ژن DRB بیشتر مشاهده میشود. شیوع این نوع از دیابت در افرادی که بیماریهای خود ایمنی همچون بیماری گریوز، تیروئیدیت هاشیموتو و بیماری آدیسون دارند بیشتر است.
در پی تخریب سلولهای بتا توسط لنفوسیتهای T ترشح انسولین کاهش مییابد تا جایی که انسولین موجود نمیتواند قندخون را تنظیم کند. معمولاً بعد از از دست رفتن ۸۰ تا ۹۰ درصد از سلولهای بتا است که هایپرگلایسمی اتفاق می افتد و دیابت ممکن است تشخیص داده شود.
در این مرحله است که بیمار نیازمند انسولین خارجی میشود تا از بروز کتوزیس جلوگیری شود و هایپرگلایسمی و همچنین متابولیسم چربی و پروتئین کنترل شود. در حال حاضر فاکتور اصلی ایجادکننده دیابت نوع یک واکنش خود ایمنی شناخته شدهاست.
شواهد قوی نیز وجود دارند که عفونت ویروسی سلولهای بتای پانکراس را به عنوان اتیولوژی این واکنش ایمنی مطرح کرده است.به این ترتیب که ویروس باعث ایجاد آنتی بادی هایی علیه پروتئین ویروس میشود که شعلهور کننده یک واکنش خود ایمن علیه سلولهای بتای مشابه است. دیابت ناشی از ایمنی معمولاً در کودکی و نوجوانی اتفاق میافتد اما ممکن است در هر سنی مشاهده بشود.
دیابت ایدیوپاتیک: در مواردی از دیابت نوع یک علت مشخصی برای بروز آن یافت نشده و در این گروه طبقهبندی میشوند. بعضی از این بیماران دچار کمبود انسولین دائمی و مستعد کتواسیدوز هستند ولی هیچ شواهدی از واکنشهای خود ایمنی در آنها مشاهده نمیشود.
تعداد کمی از بیماران دیابت نوع یک ایدیوپاتیک هستند و این وضعیت شیوع بیشتر در نژاد آفریقایی و آسیایی دارد. این نوع بیشتر ارثی است و وابسته به اچالای نیست، همچنین نیاز به انسولین خارجی در این بیماران پایدار نیست و میتواند گذرا و دوره ای باشد.
دیابت نوع ۲ (غیروابسته به انسولین)
در دیابت نوع ۲ که ۹۰–۹۵٪ از بیماران دیابتی را شامل میشود، بدن نسبت به عملکرد انسولین دچار مقاومت میشود.
این بیماران حداقل در ابتدای بیماری نقص انسولین نسبی (و نه مطلق) دارند، به این معنی که بدن فرد مبتلا انسولین تولید میکند و حتی ممکن است غلظت انسولین در خون از مقدار معمول آن نیز بیشتر باشد اما گیرندههای یاختهای فرد نسبت به انسولین مقاوم شده و در حقیقت نمیگذارند انسولین وارد سلول ها شده و اعمال طبیعی خود را انجام دهد.
این بیماران برای زنده ماندن نیاز به درمان دائم با انسولین خارجی ندارند، اما با پیشرفت بیماری، ممکن است کمبود انسولین نیز ایجاد شود این اتفاق به دلیل تخریب تدریجی سلولهای انسولین ساز صورت میگیرد. علل متعددی برای این وضعیت وجود دارد، مکانیزم های جزئی بروز این وضعیت شناخته نشده است ولی مشخص است که تخریب اتوایمیون نقشی در بروز این بیماری ندارد.
دیابت نوع دوم در افراد چاق بیشتر دیده میشود و چاقی خود درجاتی از مقاومت به انسولین ایجاد میکند. بطور معمول درصد شیوع این بیماری در زنان و مردان برابر است. در این نوع از دیابت کتواسیدوز به ندرت خود به خود ایجاد نمی شود بلکه در پی یک استرس همچون بروز یک بیماری یا عفونت شکل میگیرد.
این نوع از دیابت معمولاً سال ها تشخیص داده نشده باقی میماند چرا که هایپرگلایسمی (افزایش قندخون) به تدریج ایجاد میشود و در اوایل در حدی نیست که علائم کلاسیک دیابت را نشان دهد.این بیماران در معرض عوارض ماکروواسکولار و میکروواسکولار دیابت هستند.
مقاومت به انسولین ممکن است با کاهش وزن و درمان دارویی کمتر شود ولی به ندرت به حد طبیعی باز میگردد.با اینکه اخیراً افزایش شیوع این نوع در کودکان و نوجوانان و سنین پایین دیده شده ولی در بیشتر موارد ریسک بروز این نوع با افزایش سن، چاقی و نبود یا کمبود فعالیت بدنی بیشتر شده و بیشتر در زنان با سابقه قبلی دیابت بارداری و افراد دارای فشارخون بالا یا اختلال چربی خون دیده میشود.
نوع 2 زمینه ژنتیکی قویتری نسبت به نوع 1 دارد،با این حال ژنتیک دیابت نوع 2 پیچیده است و هنوز به خوبی تعریف نشده است. دیابت نوع ۲ ممکن است با داروهایی مانند حساس کننده انسولین، تزریق انسولین یا بدون انسولین کنترل و در موارد کمی درمان شود.
دیابت بارداری
هر نوع افزایش گلوکز خون در طی بارداری که به حد بالا ۵–۱۰٪ جمعیت برسد دیابت بارداری خوانده میشود. مشخص شدهاست که بارداری خود میتواند یکی از عوامل ایجادکننده دیابت باشد. این اثر با افزایش مقاومت بدن به انسولین و افزایش انسولین برای جبران این مشکل ایجاد میشود.
حاملگی میتواند حتی نواقص خفیف ترشح انسولین را آشکار کند، این منجر به ایجاد عدم تحمل به گلوکز و دیابت بارداری میشود.از طرفی بعضی از افراد که از قبل دچار اختلال خفیف قندخون هستند با آزمایشهای غربالگری در طی بارداری تحت این گروه طبقهبندی میشوند.
دیابت بارداری ۳–۸٪ از بارداریها را درگیر میکند و همچنین یکی از عوامل خطر برای نتایج بد بارداری است. همچنین این وضعیت مستقلاً میتواند باعث ایجاد دیابت نوع ۲ شود. تحقیقات نشان دادهاند که ۵۰٪ از این زنان طی ۲۰–۳۰ سال بعد دچار دیابت خواهند شد.
در سالهای اخیر افزایش میزان ابتلا به دیابت بارداری مشاهده شده است. فاکتورهای ایجادکننده متعددی برای این افزایش مطرح شدهاند شامل شیوع بالای چاقی در جوانان، بهبود بقای کودکان مؤنثی که وزن تولدشان در دو انتهای طیف وزن طبیعی تولد است.
در بزرگسالی این کودکان دچار اختلال در عملکرد انسولین یا توانایی ترشح انسولین هستند که میتواند آنها را مستعد ابتلا به دیابت بارداری کند. دیابت بارداری میتواند منجر به عوارض جدی و گسترده برای مادر و نوزاد شود.
این عوارض را میتوان با تشخیص و درمان مناسب کاهش داد، زنان دارای ریسک بالای ابتلا با آزمون ۷۵ گرمی تحمل گلوکز(OGTT) در اولین ویزیت بعد از بارداری آزمایش میشوند و آزمایش مجددی نیز در ۲۴ تا ۲۸ هفتگی بارداری انجام میشود.
درمان دیابت بارداری در ابتدا با رژیم غذایی و فعالیت بدنی است و در صورت عدم پاسخ برای کنترل قند از درمان با انسولین استفاده میشود. این زنان پس از اتمام بارداری هم بطور منظم مورد آزمایش قرار میگیرند.
دیابت در اثر داروها یا مواد شیمیایی
تخریب برگشتناپذیر سلول های بتا در مواردی نادری در پی مصرف واکور (نوعی سم ضد موش) یا پنتامیدین وریدی ممکن است اتفاق بیفتد. برخی داروها هم میتوانند عملکرد انسولین را مختل کنند.
به عنوان مثال نیکوتینیک اسید و گلوکوکورتیکوئیدها از این دسته هستند.بیمارانی که اینترفرون آلفا میگیرند هم در مواردی دچار آنتیبادی های ضد جزایر پانکراس یا نقص شدید انسولین شدهاند. برخی از داروهای پر کاربرد و نسبتاً بیخطر هم با افزایش ریسک بروز دیابت ارتباط دارند، مثل داروهای ضد فشارخون تیازیدی، استاتینها و بتابلاکرها.
در مورد استاتینها مطالعات نشان میدهد که این افزایش ریسک بسیار اندک است و در حال حاضر این افزایش ریسک توجیهکننده قطع یا کاهش مصرف استاتینها نیست.
انواع نادر
- عفونتها: برخی عفونت ها همچون عفونت های سرخک و سایتومگالوویروس و عفونت با کوکساکی ویروسهای سابتایپ ۳ و ۴.
- انواع ناشی از ایمنی نادر: سندرم استیفمن، آنتیبادیهای ضد گیرنده انسولین
- سایر سندرمهای ژنتیکی که با افزایش ریسک دیابت همراه هستند: سندرم داون، سندرم کلاینفلتر، سندرم ترنر، سندرم ولفرام، آتاکسی فردریک، بیماری هانتینگتون، سندرم لاورنس-مون-بیدل، دیستروفی میوتونیک، پورفیریا، سندرم پرادر ویلی
دستهبندیهای غیررسمی
دیابت نوع یک و نیم
دیابت خود ایمنی نهفته بزرگسالان (Latent Autoimmune Diabetes in Adults LADA) که آن را زیرگروهی از نوع یک میدانند که خصوصیاتی از دیابت نوع 2 را هم دارد و از این رو که در بین دو نوع یک و دو قرار دارد آن را یک و نیم نامیده اند.
اینها با سن کمتر از ۵۰، لاغرتر بوده، سابقه شخصی یا خانوادگی بیماریهای خود ایمن داشته و با احتمال بالا در عرض ۵ سال پس از شروع بیماری، نیازمند انسولین خواهند گشت.
دیابت نوع ۳
شواهد اپیدمیولوژیکی و علمی نشانگر وجود ارتباط پاتوفیزیولوژی مشترک بین دیابت نوع 2 (T2DM) و بیماری آلزایمر (AD) میباشد. تا آنجا که این فرضیه مطرح شدهاست که AD ممکن است “دیابت نوع ۳” باشد. دانشمندان در پی تحقیقات خود دریافتند که مقاومت به انسولین که شاه علامت مکانیزم دیابت است، در مغز هم رخ میدهد.
این نکته از آنجا مهم است که بر خلاف اعضای وابسته به انسولین یعنی عضله، کبد و بافت چربی، مغز جز ارگانهای غیر وابسته به انسولین است و جهت ورود گلوکز به درون سلولهای عصبی نیازی به وجود انسولین نمیباشد و در ادامه متوجه شدند که این مقاومت با بروز بیماری الزایمر همراه است.مطالعه دیگری نشان داد که آلزایمر میتواند بدون بالا رفتن قندخون (هیپرگلایسمی) در مغز بروز کند.
علاقهمندی رو به رشدی در تشخیص نقش ژنهای انسولین و فاکتور رشد مشابه انسولین (IGF) و گیرندههای مرتبط با آن (T2DM) در بروز اختلالات شناختی، آلزایمر و ضایعات اسکلتی عصبی ناشی از آلزایمر و ضایعات Aβ در مغز وجود دارد. این ارتباط نشان میدهد که انسولین و مکانیسم سیگنالینگ انسولین برای بقای نورونها بسیار مهم هستند و مطالعات نشان داد که کاهش رشد مغز و افزایش فسفوریلاسیون tau در موشهای دارای نقص در گیرنده انسولین ۲ و گیرنده انسولین عصبی وجود دارد.
از سوی دیگر، مطالعات مختلف نشان دادهاند که لیگاندهای قابل استخراج آمیلوئید بتا (ADDL) هم ممکن است مسئول بروز این پدیده باشد. ADDL الیگومرهایی مشابه در مورفولوژی و سایز به پریونهای مرتبط با بیماریهای نورودژنراتیو هستند. ADDLها ممکن است باعث کاهش سطح انسولین و مقاومت به انسولین در مغز بیماران آلزایمری شوند.
می توان نتیجه گرفت که اصطلاح “دیابت نوع ۳” دقیقاً نشان دهنده این واقعیت است که بیماری آلزایمر نوعی دیابت است که به صورت انتخابی مغز را درگیر میکند و دارای ویژگیهای مولکولی و بیوشیمیایی است که با دیابت نوع ۱ و نوع ۲ همپوشانی دارد.
عوارض
حاد
- کتواسیدوز دیابتی: این عارضه با سه مشخصه بیوشیمیایی کتوز، اسیدوز و هایپرگلیسمی متمایز میشود. کتواسیدوز دیابتی میتواند به عنوان علامت اولیه در دیابت نوع 1 بارز شود ولی معمولاً در بیماران تشخیص داده شده دیابت در موقعیتهایی که میزان انسولین خون کمتر از نیاز بدن است ایجاد میشود، همچون فراموش کردن دوز انسولین یا افزایش ناکافی دوز انسولین در وضعیتهای استرس همچون بیماری و جراحی.کتواسیدوز دیابتی با علائم تنفس کاسمال، نفس با بوی کتون، تهوع و استفراغ، دهیدراتاسیون و درد شکم یا کاهش سطح هوشیاری خود را نشان میدهد. درمان این وضعیت درمانی تخصصی است که معمولاً نیاز به بستری اورژانس در بخش مراقبتهای ویژه دارد. رکن اصلی درمان هیدراتاسیون و کنترل قند و اسیدوز است.
- سندرم هایپراسمولار هیپرگلیسمیک که قبلاً شوک یا کومای هایپراوسمولار نامیده میشد: مشخصه اصلی این عارضه هایپراوسمولاریتی خون است.این وضعیت شباهتهایی با کتواسیدوز دیابتی دارد با این تفاوت که وجود انسولین مانع از ایجاد کتونها و اسیدوز شدید میشود. در این وضعیت هایپرگلایسمی میتواند بسیار شدید و گاه بالای ۱۰۰۰ میلیگرم در دسیلیتر باشد.این وضعیت معمولاً در بیماران دیابت نوع دو دیده میشود، و معمولاً با وجود مقادیر بالای قند و نبود کتوز قابل توجه در حضور سایر علائم بالینی تشخیص داده میشود.در این بیماران دهیدراتاسیون شدیدتر است و متناسب با افزایش اوسمولاریته پلاسما سطح هوشیاری کاهش می یابد. در این عارضه علائم عصبی شامل تشنج و وضعیتی شبیه سکته مغزی مشاهده میشود که با تصحیح اوسمولاریتی بهبود پیدا می کند. درمان این وضعیت مرگبار باید تهاجمی باشد و شامل تجویز مایعات و انسولین است.
- هیپوگلیسمی یا افت گلوکز خون:افت قند به مقادیر کمتر از مقادیر طبیعی (۳٫۳ میلی مول در لیتر) که در واقع عارضه ناشی از داروهای کاهش دهنده قندخون است. این عارضه میتواند در پی افزایش مصرف گلوکز در موقعیتهایی همچون ورزش زیاد از حد، کمبود دریافت غذایی یا مصرف مشروبات الکلی ایجاد شود،این وضعیت میتواند شدید باشد و به کما یا تشنج منجر شود. وجود احتمال بروز این عارضه پایین آوردن انتظارات درمانی برای کنترل گلوکز خون را الزامی میکند. همچنین بروز آن باعث ایجاد ترس در بیمار نسبت به تکرار عارضه و بیتوجهی به کنترل قند میشود؛ لذا در درمان دیابت توجه جدی میشود که از این عارضه پیشگیری شود. در صورت بروز درمان بسته به شدت علائم می تواند با مصرف خوراکی یا تزریقی قند و انجام اقدامات تشخیصی و تعیین قندخون صورت گیرد.
مزمن
عوارض دیابت بطور عمده به دو دسته تقسیم میشود:
عوارض میکروواسکولار (ریز عروقی)
شامل رتینوپاتی (نابینایی)، نفروپاتی (آسیبهای گلومرول و دفع آلبومین) و نوروپاتی (کاهش یا ازدست دادن حس درد) است.
نفروپاتی دیابتی و بیماریهای کلیه: بیماریهای کلیه از یافتههای شایع در دیابتیها است. حدود نیمی از بیماران دیابتی در طول عمر خود علائم صدمه کلیوی را نشان میدهند. بیماری کلیه عارضه جدی است که میتواند منجر با کاهش طول و کیفیت عمر شود. نفروپاتی دیابتی شایعترین عارضه کلیوی دیابت است.
نفروپاتی دیابتی به افزایش پیش رونده دفع پروتئین از ادرار (پروتئینوری) گفته میشود که در بیماران مزمن دیابتی دیده شده و منجر به کاهش عملکرد کلیه و در نهایت نارسایی کلیه میشود.
عوامل خطر نفروپاتی دیابتی عبارت است از:
طول مدت ابتلا به دیابت، کنترل قند ضعیف، فشارخون بالا، جنسیت مذکر، چاقی و مصرف سیگار. نفروپاتی مراحلی دارد که برای غربالگری، تشخیص و تعیین پروگنوز بیماری کاربرد دارد. در ابتدا بیماران دیابتی دفع طبیعی آلبومین دارند.
در مراحل اولیه بروز نفروپاتی دفع پروتئین آلبومین در مقادیر اندک (میکروآلبومینوری) از ادرار ایجاد میشود. میزان دفع به تدریج افزایش مییابد تا در طی پیشرفت نفروپاتی به دفع واضح پروتئین از ادرار منجر شود.
عبور از هر یک از این مراحل حدود پنج سال به طول میانجامد. در اواخر این روند سرعت افت عملکرد کلیه افزایش مییابد و لذا نارسایی کلیه در مراحل آخر بیماری آشکار میشود.
علاوه بر نفروپاتی دیابتی، این بیماران ممکن است سایر بیماریهای کلیه همچون نفروپاتی ناشی از فشارخون و نفروپاتی ایسکمیک را دچار شوند. این بیماریها بطور مستقل یا همزمان با نفروپاتی دیابتی اتفاق میافتد. بعضی مطالعات مطرح کردهاند که در نیمی از بیماران دیابتی دچار نارسایی کلیوی آلبومینوری وجود ندارد. این مسئله اهمیت توجه به سایر ارزیابیهای عملکرد کلیه علاوه بر آلبومین ادرار را مطرح میکند.
رتینوپاتی دیابتی: دیابت میتواند باعث نابینایی شود، رتینوپاتی دیابتی شایعترین علت موارد جدید نابینایی در افراد مسن رتینوپاتی دیابتی است. کاهش بینایی همچنین با عوارض دیگری شامل افتادن، شکستگی استخوان ران و افزایش چهار برابر مرگ و میر همراه است.
بطور کلی رتینوپاتی دیابتی به سه شکل دیده میشود:
۱-آدم ماکولا (نشت عروقی منتشر یا موضعی در ماکولا)
۲-تجمع پیش رونده عروقی (میکروآنوریسم، خونریزیهای داخل شبکیه، خمیدگی عروقی، مالفورماسیونهای عروقی (رتینوپاتی دیابتی غیر پرولیفراتیو)
۳-انسداد شریانی شبکیه در مراحل آخر.
عوارض ماکروواسکولار (درشت عروقی)
بیماران دیابتی از افزایش قابل توجه ریسک ابتلا به بیماریهای قلبی عروقی آترواسکلروزی رنج میبرند. این شامل سکته مغزی، بیماری عروق کرونر و بیماریهای عروق محیطی و بیماری لثه و دندان است. ریسک این بیماریها در هر دو نوع اصلی دیابت و حتی در سنین پایین افزایش یافتهاست. مشخص شدهاست که در افراد دیابتی جوان ریسک بروز سکته زودرس بیشتر از افراد سالم است.
- بیماری عروق کرونر: علت اصلی مرگ و میر در بیماران دیابتی بیماریهای قلبی است. ۶۵ تا ۸۰ درصد از دیابتیها در اثر بیماریهای قلبی میمیرند. بیماران دیابتی در ریسک بالاتری از بیماریهای قلبی هستند و این مشکلات در سنین پایین تری ایجاد میشود. بیماران دیابتی همچنین ریسک بالاتر ابتلا به ایسکمی قلبی ساکت دارند و یک سوم از سکتههای قلبی در این بیماران بدون علائم شناخته شده سکته اتفاق میافتد.
- سکته مغزی: دیابت یکی از ریسک فاکتورهای قابل تغییر مهم در اولین سکته ایسکمی مغزی است. دیابت ریسک سکته مغزی را در مردان ۲–۳ برابر و در زنان ۲–۵ برابر افزایش میدهد. دیابت همچنین ریسک بروز مجدد سکته مغزی را دو برابر افزایش میدهد. عوارض سکته مغزی در دیابتیها بدتر از سایر افراد است که این شامل هزینههای بیمارستانی، معلولیتها و نواقص عصبی باقیمانده، و مرگ و میر در بلند مدت به همراه دارد.
- بیماری عروق محیطی:دیابت اولین علت قطع عضو غیرتروماتیک اندام تحتانی به حساب میآید. زخم پا در حدود ۱۵٪ مبتلایان به دیابت نوع 2 ایجاد میگردد و شایعترین محل آن شست پا میباشد. در جنس مذکر، دیابت طول کشیده بیشتر از ده سال، نوروپاتی محیطی، سیگارکشیدن، بیماری عروق محیطی و سابقه قطع عضو قبلی یا زخم بیشتر مشاهده میگردد.
- بیماری لثه و بیماری دیابت:احتمال ابتلا به بیماری پریودنتال در افراد مبتلا به دیابت بیشتر است. علت این موضوع، حساسیت بیشتر افراد مبتلا به دیابت در مقابله با عفونت است. در واقع، بیماری لثه ای اغلب به عنوان عارضهای از بیماری دیابت در نظر گرفته میشود. افرادی که دیابت آنها تحت کنترل نیست، در معرض خطر بیشتری هستند. خونریزی از لثه، آبسههای متعدد و تحلیل شدید استخوان، لقی دندان در این افراد شایع است.
ریسک فاکتورها و غربالگری
دیابت نوع یک
ریسک بروز دیابت 1 را میتوان با بررسی سابقه خانوادگی این بیماری و توجه به سن بروز و جنسیت اعضا درگیر خانواده تخمین زد. همچنین راههای دیگری هم برای پیشبینی بروز دیابت نوع یک ارائه شدهاست ولی از آنجا که هنوز راهی برای پیشگیری یا متوقف کردن روند بیماری وجود ندارد استراتژیهای مختلفی که برای تشخیص زودرس دیابت نوع 1 وجود دارد ارزش زیادی ندارند.
دیابت نوع دو
دیابت نوع 2 تشخیص داده نشده یکی از مشکلات رایج در سیستمهای درمانی است. استفاده از آزمایشهای ساده قند میتواند این افراد را که در معرض دچار شدن به عوارض قابل پیشگیری دیابت هستند تشخیص دهد. آزمون غربالگری مورد استفاده برای تشخیص دیابت آزمون قند ناشتای خون و هموگلوبین A1C است.
در صورتی که میزان قند ناشتا یا A1C در حد نزدیک به دیابت باشد انجام آزمایش تحمل قند ۷۵ گرمی نیز توصیه میشود. افرادی که در پی این آزمایشها قند بالایی داشته باشند ولی هنوز به میزان تشخیصی دیابت نرسیده باشند به عنوان اختلال تحمل گلوکز طبقهبندی میشوند. مشخص شده که این افراد هم در معرض عوارض ماکروسکولار دیابت بخصوص در زمینه سندرم متابولیک قرار دارند.
ریسک فاکتورهای دیابت نوع دو
- سن بالای ۴۰ سال
- فامیل درجه اول مبتلا به دیابت نوع ۲
- سابقه اختلالات قند پیشدیابتی (اختلال تحمل گلوکز، گلوکز ناشتای مختل)
- سابقه دیابت بارداری
- سابقه به دنیا آوردن نوزاد ماکروزوم (وزن بالاتر از حد طبیعی)
- وجود عوارض انتهایی دیابت روی اعضا بدن
- وجود فاکتورهای خطر بیماریهای قلبی عروقی (همچون چربی خون بالا، فشار خون بالا، چاقی)
- وجود بیماریهای مربوط به دیابت (سندرم تخمدان پلیکیستیک، آکانتوز نیگریکانز، عفونت اچ.آی. وی، برخی اختلالات روانپزشکی همچون شیزوفرنی، افسردگی و اختلال دوقطبی)
- مصرف داروهای مربوط به دیابت: کورتیکواستروئیدها، آنتیسایکوتیکهای آتیپیک، درمان اچآیوی/ایدز و غیره.
-
اهمیت آموزش دیابت
از اوایل قرن ۱۹ میلادی و با معرفی مفهومی با عنوان «خود مدیریتی» در ادبیات پزشکی مرتبط با بیماریهای مزمن نظیر دیابت، مطالعات گستردهای در زمینه توانمندسازی بیماران دیابتی برای کنترل شخصی دیابت صورت گرفت.ایفای نقش «مدرس دیابت» در ابتدا به عهده پزشکان معالج گذاشته شد و پزشکان با گذشت زمان، تفهیم ضرورتهای مدیریت بیماری به بیماران را سرلوحه مراقبتهای تخصصی خود قرار دادند.
با این حال، با گذشت زمان و مشاهده موانع متعددی که بر سر راه آموزش دیابت به بیماران وجود داشت، از جمله مشغله زیاد پزشکان، عدم توجه کافی به نیازهای بیمار و عدم باور به این اصل، سبب شد تا این وظیفه به سایر پرسنل بهداشتی نظیر پرستاران منتقل شود.
دستگاه سنجش قندخون
انواع متعددی از این دستگاهها در ایران وجود دارد. علاوه بر انواع خارجی، نوع داخلی آن نیز تولید شده است. این دستگاهها دارای دو بخش الکترونیکی و نوار اندازهگیری قندخون هستند. نوارها یک بار مصرف و تنها در دستگاه مورد نظر قابل استفاده است در صورت عدم تولید هر کدام از این بخشها توسط شرکت سازنده، دستگاهی که در اختیار بیمار است غیرقابل استفاده میشود؛
از طرف دیگر انواع تقلبی و تاریخ مصرف گذشته نوارهای دستگاه سنجش قند در بازار ایران موجود است لذا بهترین گزینه برای انتخاب نوع دستگاه، مراجعه به لیست دستگاههای سنجش قندخون مورد تأیید وزارت بهداشت است.
وزارت بهداشت دستگاههای مجوزدار و مورد تأیید این وزارتخانه را به همراه نوع گواهی های معتبر آنها اعلام مینماید. در هر صورت با توجه به تعداد زیاد پایشگرهای گلوکز در دسترس،حضور یک آموزش دهنده مجرب دیابت جهت کمک به بیمار برای انتخاب نوع پایشگر مناسب بیمار و یادگیری طرز صحیح استفاده از آن دستگاه، الزامی است.
پیشگیری
برای پیشگیری از تشکیل زخمهای دیابتی راههای مختلفی وجود دارد که عبارتند از:
پرهیز از سیگار، تحت کنترل داشتن قند و فشارخون و کلسترول، ورزش برای تحریک جریان خون، تمیز نگه داشتن پاها، بررسی کردن هر روز پاها به منظور یافتن خراش و ترک خوردگی پوست، خشک کردن پاها بعد از حمام.
کنترل میزان قندخون از مهمترین موضوعها در برخورد با بیماری دیابت است. به تازگی محققان دانشگاه لیدز آمریکا با استفاده از فناوری لیزر موفق به تولید یک دستگاه غیرتهاجمی شدهاند که قندخون دیابتی را کنترل میکند. این سیستم GlucoSense نام دارد و بدون هیچ سوزن یا جراحی، قندخون را بطور مداوم اندازهگیری میکند.
در این روش، بیمار انگشت خود را روی حسگر شیشهای کوچکی قرار میدهد. در این هنگام، یک پرتو لیزر کم توان به انگشت تابیده میشود. بخشی از این پرتو توسط گلوکز خون جذب و باقیمانده به حسگر شیشهای بازتاب میشود.
ورزش و دیابت
ورزش به دیابتیها کمک میکند که از شر حملههای قلبی و نابینایی و آسیبهای عصبی در امان باشند. وقتی که غذا میخورید سطح قندخونتان افزایش مییابد. هر چه بیشتر سطح خون افزایش یابد قند بیشتری به یاختهها میچسبد.
وقتی که قند به یاخته بچسبد دیگر نمیتواند از آن جدا شود و تبدیل به مادهای زیانآور به نام سوربیتول میشود که این ماده میتواند باعث نابینایی و ناشنوایی و آسیبهای مغزی و قلبی و نشانگان پاهای سوزان و … گردد.
وقتی که قند وارد بدن شما میشود فقط میتواند در یاختههای کبد و ماهیچه ذخیره گردد. اگر یاختههای کبد و ماهیچه از کربوهیدرات اشباع باشند، قندها دیگر جایی برای رفتن ندارند.
اگر ذخیره یاختههای ماهیچه در پی ورزش کردن مصرف گردد پس از صرف غذا قندها به وسیله ماهیچه جذب میشوند و مقدار آنها در خون افزایش نمییابد؛ بنابراین اگر با یک برنامه ورزشی منظم بتوانیم ذخیره قند ماهیچهها را کاهش دهیم مسلماً میتوانیم شاهد بهبود همهجانبه عوارض بیماری دیابت باشیم.
زخمهای دیابتی
زخمهای دیابتی، جراحتهایی در پوست، چشم، اعضای موکوسی یا یک تغییر ماکروسکوپی در اپیتلیوم نرمال افراد دیابتی تیپ ۱ و ۲ میباشد. بیش از ۷۵ ٪ افراد دیابتی، مبتلا به زخمهای دیابتی هستند که در آمریکا بیش از ۸۰ ٪ آنها منجر به قطع عضو میشوند که در صورت مراجعه به خوبی درمان میشدند.
زخمها در هنگام بروز، مستعد عفونت هستند (اگرچه عفونت به ندرت در اتیولوژی زخمهای دیابتی دخالت دارد). این جراحتها معمولاً به دلیل زخمهای اولیه، التهاب، عفونت یا شرایط دارویی ایجاد میشوند که سلامتی را به خطر میاندازند.
بهطور کلی افرادی با سابقه دیابت بیش از ۱۰ سال، جنس مذکر (مردها)، عوارض قلبی عروقی، عوارض کلیوی، بیشتر از دیگر بیماران دیابتی، در معرض خطر زخم پای دیابتی میباشند. دیگر دلایل ایجاد این زخمها شامل عفونت ثانویه (باکتری، قارچ یا ویروس) و ضعف شدید بیمار میباشند.
علایم زخم دیابتی
علائم شایع در عفونتهای پای دیابتی شامل موارد زیر میباشد
- میخچه
- ناهنجاریهای استخوان پا* تب، قرمزی، آدم یا دیگر علائم عفونت
- بافتی که روی محل جدید عفونت به وجود(scar) میآید
- زخمهای پا که در ا ثر آسیب عصبی یا جریان خون ضعیف به وجود میآیند (زخمها اغلب بالای قوزک یا زیر شست یا در محلی از پا که ناشی از نامناسب بودن کفش است، تشکیل میشود).
- تغییر شکل عضلات، پوست یا استخوان پا در اثر آسیب عصبی و گردش خون ضعیف
- کند بودن مراحل بهبود زخم
- پینه بستن پا و انگشتان چماقی
درمان
در واقع درمانی قطعی برای دیابت وجود ندارد و تنها میتوان آن را کنترل کرد که در مراحل حاد قرار نگیرد. جایگزینی سلولهای β از دست رفته، نقش بسزایی در تنظیم قندخون و کاهش اختلالات دیابتی دارد. در طی دهههای گذشته استراتژیهای مختلفی برای جایگزینی سلولهای β از دست رفته به کار گرفته شد.
پیوند جزایر لانگرهانس پانکراس یکی از این راهکارها میباشد که بهطور موفقیتآمیزی در کلینیک صورت گرفتهاست. اما در عمل به دلیل کمبود افراد دهنده پیوند و چالش بر سر سرکوب سیستم ایمنی فرد دریافتکننده محدود گشت.
از راهکارهای دیگر، جایگزینی سلولهای β از دست رفته از طریق سلولهای α پانکراسی میباشد (تمایز سلولهای α به β پانکراس). فاکتور رونویسی Arx، یکی از فاکتورهای مهمی است که در حین تشکیل پانکراس باعث تفاوت سرنوشت سلولهای α و β پانکراسی میشود.
بیان این فاکتور رونویسی باعث تبدیل سلولهای پیش ساز اندوکراینی پانکراس به سلولهای α میگردد. این فاکتور با سرکوب بیان فاکتور رونویسی Pax4 باعث بیان فاکتورهای زیردست اختصاصی سلولهای α میگردد.
عدم بیان Arx و بیان Pax4 باعث ایجاد سلولهای β پانکراسی میشود؛ بنابراین مطالعه بر روی حذف ژن Arx و در نتیجه بیان Pax4 زمینه مطالعاتی محققان را برای جایگزینی سلولهای β فراهم کرد.
با این حال به نظر میرسد که فاکتورهای رونویسی تنها فاکتورهای دخیل در تمایز سلولهای α به β نیستند. در مطالعهای که در این موضوع انجام شد از سلولهای بنیادی برای ایجاد سلولهای β تولیدکننده انسولین استفاده شد. اما مشاهدات حاکی از این بود که این سلولها توانایی پاسخگویی به محرک خارج سلولی گلوکز را ندارند.
با وارد کردن این سلولها به بدن موش و بلوغ این سلولها به مدت پنج ماه، این سلولها توانایی بالانس قندخون را نسبت به محرک خارج سلولی گلوکز پیدا میکنند. به نظر میرسد که تغییرات اپی ژنتیکی نقش قابل ملاحظهای در تعیین سرنوشت سلولهای اندوکراینی و بلوغ کامل آنها دارد.
به عبارتی فاکتورهای رونویسی و تغییرات اپی ژنتیکی هردو با همکاری هم نقش در تعیین سرنوشت یک سلول و بروز ویژگی اختصاصی برای آن سلول دارند.
متیلاسیون DNA از جمله تغییرات اپی ژنتیکی است که در بقای یک سلول نقش دارد. مطالعات اخیر نشان داده که نقش متیلاسیون در سلولهای α پانکراسی تنها در بقای سلولی خلاصه نمیشود. در این سلولها متیلاسیون DNA باعث حفظ ویژگی اختصاصی سلولهای α و تمایز آنها از سایر سلولهای اندوکراینی میگردد.
Dnmt1 یکی از آنزیمهایی است که در متیلاسیون DNA نقش دارد و محققان به مطالعه همزمان این آنزیم و فاکتور رونویسی Arx برای تمایز سلولهای α به β میپردازند.
حذف فاکتور رونویسی Arx به تنهایی باعث تبدیل ۳۰٪ از سلولهای α به سلولهای مشابه β بعد از ۱۲ هفته میشود. اما سلولهای جدید تولید شده مارکرهای اختصاصی بلوغ سلولهای β را ندارند. در مقابل با حذف Dnmt1، هیچ یک از فاکتورهای اولیه اختصاصی سلولهای β بعد از ۱۰ ماه مشاهده نشد.
در مرحله بعد،حذف هردو فاکتور Arx و Dnmt1 صورت گرفت. در هفته ۱۲ ام از حذف این دو فاکتور بیش از ۵۰٪ از سلولهای α، توانایی تولید انسولین را پیدا کردند و بیان فاکتورهای اختصاصی مرتبط با بلوغ سلولهای β مشاهده شد.
نکته قابل توجه این است که سلولهای β جدید تولید شده از لحاظ خواص فیزیولوژی نیز مشابه سلولهای β اصلی میباشند. در نتیجه این تحقیقات اهمیت دو فاکتور Arx و Dnmt1 در حفظ ویژگی سلولهای α مشخص شد و نشان داده شد که حذف این دو فاکتور در بروز ویژگیهای اختصاصی سلولهای β دخیل است.
برای زخم دیابت نیز میتوان درمان را در نظر گرفت. درمان زخمهای دیابتی به راه های مختلف انجام میگیرد:
- مراقبت پا: شامل مرطوب نگه داشتن محیط زخم با ا انتخاب ماده مناسب، همچنین خشک نگه داشتن لبههای زخم. در بیماران دیابتی وابسته به انسولین که مبتلا به زخم هستند، مراقبتها حدود ۳ سال ادامه مییابد.
- آنتیبیوتیکها: آنتیبیوتیکها حتی زمانی که عفونتها بروز نکردهاند (پروفیلاکتیک) تجویز میشوند تا از بروز عفونت جلوگیری شود.
- کنترل قندخون: یکی از عوامل ایجاد زخمهای دیابتی، بالا بودن قندخون است. بالا بودن قندخون ایمنی را کاهش میدهد و بهبودی زخم را به تأخیر میاندازد. کنترل قندخون چه به صورت تجویز دارویی و چه به صورت غذایی و همچنین تجویز انسولین به صورت کوتاه مدت زخم را بهبود میبخشد و قند اولیه را کنترل میکند.
- پیوند پوست: پیوند پوست نیز میتواند زخمهای دیابتی را درمان کند.
- جراحی: برداشت بافت مرده اطراف محل زخم معمولاً برای تمیز کردن و بهبودی زخمها انجام میشود. جراحی بای پس، جریان خون را در شریان پا بهبود میبخشد که ممکن است در التیام زخم و جلوگیری از قطع عضو کمککننده باشد و در پایان قطع عضو برای متوقف کردن گسترش عفونت نیاز است.
- اکسیژن درمانی هایپر باریک: افزایش ۵ برابر غلظت O از ۲۰ ٪ تا ۱۰۰ ٪ و افزایش فشار آن از ۱ اتمسفر به ۲ اتمسفر در مجموع منجر به ۱۰ برابر شدن میزان اکسیژن میشود که یکی از اثرات آن به وجود آمدن رگهای خونی بیشتر در محل میباشد که منجر به کاهش جریان خون و مناسب تر شدن جریان به مناطقی که بلوک خونی دارند میگردد. به نظر میرسد درمان اکسیژن هایپر باریک به کاهش قطع عضو کمک میکند.
پرهیز غذایی
بسیاری از افرادی که بعد از سن ۴۰ سالگی دچار دیابت میگردند با رعایت یک رژیم غذایی مشتمل بر مصرف سبزیجات، غلات کامل، حبوبات و ماهی و محدود کردن شدید فراوردههای شیرینیپزی و شکر و محدود کردن دریافت کربوهیدرات میتوانند حال خود را بهبود بخشند.
بسیاری از کسانی که دچار دیابت شدهاند انسولین مصرف میکنند آنها توانایی کافی برای پاسخ دادن به انسولین را ندارند و این امر به علت وزن بالا و مصرف زیاد قندهای تصفیه شده از سوی آنهاست. اولین دستور برای برطرف کردن این حالت استفاده از غلات و دانههای کامل به جای فراوردههای شیرینی و نانپزی (آرد سفید) است.این امر با کمک به احساس سیری و خوردن کمتر باعث محدود کردن دریافت مهمترین منبع دریافت چربیها خواهد گردید.
طبق نظر پزشکی گیاهی برای کنترل دیابت میتوان از عرقیات گیاهی همچون:
شنبلیله،برگ زیتون،ماستیک،مارتیغال،دارچین،فلفل قرمز، برگ گردو ،گزنه و… استفاده کرد؛ و موادی مانند نان سبوس دار و سیب و انار و گردو، کدو، بامیه، در درمان دیابت نقش دارند.
بر پایه پژوهشهایی که در اروپا انجام گرفته است نشان داده شده که دریافت مقادیر بسیار زیاد پروتئین به کلیههای یک فرد دیابتی آسیب وارد میکند بنابراین دیابتیها باید از مقادیر کمتر گوشت و ماکیان و تخم مرغ استفاده نمایند.
همچنین تحقیقات اخیر نشان میدهد که کربوهیدراتهای تصفیه شده میزان نیاز به انسولین را افزایش و چربیهای غیر اشباع تک پیوندی و چند پیوندی موجود در سبزیجات و چربیهای امگا-۳ موجود در روغن ماهی و همچنین استفاده از آرد کامل و دانههای کامل به جای آرد تصفیه شده نیاز به انسولین را کاهش میدهد.
سطح بالای قندخون بعد از صرف غذا موجب میشود که قندها به یاختهها چسبیده و تبدیل به مادهای سمی (برای یاختهها) به نام سوربیتول شوند که این ماده به اعصاب و کلیه و رگها و قلب آسیب خواهد رساند.
پک دیابت
دیابت
دیابت شیرین یا بیماری قند (به انگلیسی: Diabetes mellitus) یک نوع بیماری متابولیکی و مزمن است که نشانه آن قندخون بالاتر از ۱۲۰(میلیگرم در دسی لیتر) در یک زمان طولانی است.
این بیماری سه نوع اصلی نوع ۱، نوع ۲ و بارداری دارد؛ در دیابت نوع ۱ به علت تخریب سلولهای بتای پانکراس توانایی تولید هورمون انسولین در بدن از بین میرود،این نوع از دیابت می تواند ناشی از یک بیماری خود ایمنی باشد و به دلیل نبود انسولین در بدن فرد مبتلا نیاز حتمی به تزریق انسولین وجود دارد این نوع از دیابت با نام های «دیابت وابسته به انسولین» یا «دیابت نوجوانان» نیز شناخته میشود.
در دیابت نوع ۲، سلولهای بدن به وجود انسولین پاسخ صحیحی نمی دهند و انسولین تولیدی نمیتواند عملکرد طبیعی خود را انجام دهد و قند موجود در خون را کاهش دهد.
این اتفاق در نهایت ممکن است به تخریب سلولهای بتای پانکراس و توقف کامل تولید انسولین منجر شود.
در ابتلای فرد به دیابت نوع دو عوامل ژنتیکی، چاقی و کمتحرکی نقش مهمی ایفا میکنند.
نوع سوم آن دیابت زنانه یا دیابت بارداری نام دارد؛ این بیماری زمانی رخ میدهد که زنان باردار بدون سابقه دیابت دچار سطح بالای قندخون بشوند.
هورمون انسولین و گلوکاگون تنظیم کنندگان قندخون میباشند،نقش گلوکاگون بالا بردن قندخون و نقش انسولین پایین آوردن قندخون توسط ساز و کارهای مختلف است.
در دیابت،سرعت و توانایی بدن در استفاده و سوخت و ساز کامل گلوکز کاهش مییابد بنابراین میزان قندخون افزایش یافته که به آن هیپرگلیسمی میگویند. وقتی این افزایش قند در دراز مدت در بدن وجود داشته باشد،سبب تخریب رگهای بسیار ریز در بدن می شود که میتواند اعضای مختلف بدن همچون کلیه،چشم و اعصاب را درگیر کند.
همچنین دیابت با افزایش ریسک بیماریهای قلبی عروقی ارتباط مستقیمی دارد؛ لذا غربالگری و تشخیص زودرس این بیماری در افراد دارای بیماریهای زمینه ای می تواند در پیشگیری از این عوارض مؤثر باشد. تشخیص و همچنین غربالگری دیابت با انجام آزمایش قندخون انجام می شود.
طبق آمار بهداشت جهانی شیوع دیابت در بزرگسالان جهان ۸/۸٪ است،که از این تعداد حدود ۹۰٪ آن دیابت نوع ۲ میباشد؛ همچنین نرخ شیوع جنسیتی آن بطور متوسط در زنان و مردان یکسان است.
دستهبندی و سببشناسی دیابت
| مشخصات | دیابت نوع ۱ | دیابت نوع ۲ |
|---|---|---|
| بروز | ناگهانی | تدریجی |
| سن بروز | بیشتر در کودکان | بیشتر در بزرگسالان |
| وضع بدن | لاغر یا طبیعی | معمولاً چاق |
| کتواسیدوز دیابتی | شایع | نادر |
| اتوآنتیبادی | معمولاً وجود دارد | ندارد |
| انسولین درونساز | کم یا هیچ | طبیعی، کاهشیافته یا افزایش یافته |
| مطابقت ژنتیکی در دوقلوهای تکتخمی |
۵۰٪ | ۹۰٪ |
| شیوع | ~۱۰٪ | ~۹۰٪ |
بیماری دیابت انواع مختلفی دارد که معمولاً در هنگام تشخیص جد میشوند؛ بنابراین تعیین نوع دیابت وابسته به شرایطی است که بیماری از خود نشان میدهد.
خیلی از بیماران به راحتی در یکی از دسته های مشخص دیابت جای نمیگیرند، مثلاً فردی که دچار دیابت بارداری شده باشد ممکن است بعد از پایان بارداری کماکان مبتلا به دیابت باقی بماند و لذا نوع دیابتش به نوع ۲ تغییر داده شود؛ بنابراین برای پزشک متخصص نوع بیماری دیابت فرد نسبت به درک علت و سبب بیماری او و درمان مؤثر آن اهمیت بسیار کمتری دارد.
تقسیم بندی قدیم دیابت به دو نوع وابسته به انسولین و غیر وابسته به انسولین که توسط NDDG در ۱۹۷۹ معرفی شد و در دهههای ۸۰ و ۹۰ بطور گسترده به کار رفت مشکلاتی در درمان به وجود آورده بود که در نتیجه منجر به ارائه تقسیمبندی جدید انواع دیابت توسط سازمان بهداشت جهانی در سال ۱۹۹۷ شد؛
تقسیمبندی دیابت به انواع: دیابت نوع ۱، نوع ۲، سایر انواع و دیابت حاملگی انجام گرفت؛ این تقسیمبندی با وجودی که هنوز مشکلاتی دارد ولی همچنان پذیرفتنی است و مورد استفاده قرار میگیرد.
دیابت نوع ۱ (وابسته به انسولین)
دیابت ناشی از واکنش ایمنی، (Type 1A) یک اختلال ناهمگون ناشی از جهش های (اتوزومال مغلوب و وابسته به ایکس مغلوب) شناخته شده و همچنین توارث چندژنی/کمژنی است. این نوع دیابت در بر گیرنده ۵–۱۰ درصد از انواع دیابت است، قبلاً واژه دیابت وابسته به انسولین یا دیابت نوجوانی برای این نوع رایج بود.
در این نوع از دیابت تخریب سلولی سلول های بتا در پانکراس اتفاق می افتد.علت اصلی از دست رفتن سلول های β، تخریب سلولی ناشی از واکنش ایمنی سلولی است. در پی این تخریب مارکرهایی در خون رها میشوند که شامل آنتی بادی علیه انسولین، اُتو آنتیبادی های گاد (GAD۶۵)، اتو آنتی بادی تیروزین فسفاتازِ «IA-۲ و IA-۲β» است.
این مارکرها ممکن است در ۸۵–۹۰٪ از مبتلایان دیده شود.ارتباطی میان HLA های خاص و این نوع از دیابت هم مشاهده شده است. این نوع دیابت در افراد دارای HLA-DQA و DQB و همچنین افراد دارای ژن DRB بیشتر مشاهده میشود. شیوع این نوع از دیابت در افرادی که بیماریهای خود ایمنی همچون بیماری گریوز، تیروئیدیت هاشیموتو و بیماری آدیسون دارند بیشتر است.
در پی تخریب سلولهای بتا توسط لنفوسیتهای T ترشح انسولین کاهش مییابد تا جایی که انسولین موجود نمیتواند قندخون را تنظیم کند. معمولاً بعد از از دست رفتن ۸۰ تا ۹۰ درصد از سلولهای بتا است که هایپرگلایسمی اتفاق می افتد و دیابت ممکن است تشخیص داده شود.
در این مرحله است که بیمار نیازمند انسولین خارجی میشود تا از بروز کتوزیس جلوگیری شود و هایپرگلایسمی و همچنین متابولیسم چربی و پروتئین کنترل شود. در حال حاضر فاکتور اصلی ایجادکننده دیابت نوع یک واکنش خود ایمنی شناخته شدهاست.
شواهد قوی نیز وجود دارند که عفونت ویروسی سلولهای بتای پانکراس را به عنوان اتیولوژی این واکنش ایمنی مطرح کرده است.به این ترتیب که ویروس باعث ایجاد آنتی بادی هایی علیه پروتئین ویروس میشود که شعلهور کننده یک واکنش خود ایمن علیه سلولهای بتای مشابه است. دیابت ناشی از ایمنی معمولاً در کودکی و نوجوانی اتفاق میافتد اما ممکن است در هر سنی مشاهده بشود.
دیابت ایدیوپاتیک: در مواردی از دیابت نوع یک علت مشخصی برای بروز آن یافت نشده و در این گروه طبقهبندی میشوند. بعضی از این بیماران دچار کمبود انسولین دائمی و مستعد کتواسیدوز هستند ولی هیچ شواهدی از واکنشهای خود ایمنی در آنها مشاهده نمیشود.
تعداد کمی از بیماران دیابت نوع یک ایدیوپاتیک هستند و این وضعیت شیوع بیشتر در نژاد آفریقایی و آسیایی دارد. این نوع بیشتر ارثی است و وابسته به اچالای نیست، همچنین نیاز به انسولین خارجی در این بیماران پایدار نیست و میتواند گذرا و دوره ای باشد.
دیابت نوع ۲ (غیروابسته به انسولین)
در دیابت نوع ۲ که ۹۰–۹۵٪ از بیماران دیابتی را شامل میشود، بدن نسبت به عملکرد انسولین دچار مقاومت میشود.
این بیماران حداقل در ابتدای بیماری نقص انسولین نسبی (و نه مطلق) دارند، به این معنی که بدن فرد مبتلا انسولین تولید میکند و حتی ممکن است غلظت انسولین در خون از مقدار معمول آن نیز بیشتر باشد اما گیرندههای یاختهای فرد نسبت به انسولین مقاوم شده و در حقیقت نمیگذارند انسولین وارد سلول ها شده و اعمال طبیعی خود را انجام دهد.
این بیماران برای زنده ماندن نیاز به درمان دائم با انسولین خارجی ندارند، اما با پیشرفت بیماری، ممکن است کمبود انسولین نیز ایجاد شود این اتفاق به دلیل تخریب تدریجی سلولهای انسولین ساز صورت میگیرد. علل متعددی برای این وضعیت وجود دارد، مکانیزم های جزئی بروز این وضعیت شناخته نشده است ولی مشخص است که تخریب اتوایمیون نقشی در بروز این بیماری ندارد.
دیابت نوع دوم در افراد چاق بیشتر دیده میشود و چاقی خود درجاتی از مقاومت به انسولین ایجاد میکند. بطور معمول درصد شیوع این بیماری در زنان و مردان برابر است. در این نوع از دیابت کتواسیدوز به ندرت خود به خود ایجاد نمی شود بلکه در پی یک استرس همچون بروز یک بیماری یا عفونت شکل میگیرد.
این نوع از دیابت معمولاً سال ها تشخیص داده نشده باقی میماند چرا که هایپرگلایسمی (افزایش قندخون) به تدریج ایجاد میشود و در اوایل در حدی نیست که علائم کلاسیک دیابت را نشان دهد.این بیماران در معرض عوارض ماکروواسکولار و میکروواسکولار دیابت هستند.
مقاومت به انسولین ممکن است با کاهش وزن و درمان دارویی کمتر شود ولی به ندرت به حد طبیعی باز میگردد.با اینکه اخیراً افزایش شیوع این نوع در کودکان و نوجوانان و سنین پایین دیده شده ولی در بیشتر موارد ریسک بروز این نوع با افزایش سن، چاقی و نبود یا کمبود فعالیت بدنی بیشتر شده و بیشتر در زنان با سابقه قبلی دیابت بارداری و افراد دارای فشارخون بالا یا اختلال چربی خون دیده میشود.
نوع 2 زمینه ژنتیکی قویتری نسبت به نوع 1 دارد،با این حال ژنتیک دیابت نوع 2 پیچیده است و هنوز به خوبی تعریف نشده است. دیابت نوع ۲ ممکن است با داروهایی مانند حساس کننده انسولین، تزریق انسولین یا بدون انسولین کنترل و در موارد کمی درمان شود.
دیابت بارداری
هر نوع افزایش گلوکز خون در طی بارداری که به حد بالا ۵–۱۰٪ جمعیت برسد دیابت بارداری خوانده میشود. مشخص شدهاست که بارداری خود میتواند یکی از عوامل ایجادکننده دیابت باشد. این اثر با افزایش مقاومت بدن به انسولین و افزایش انسولین برای جبران این مشکل ایجاد میشود.
حاملگی میتواند حتی نواقص خفیف ترشح انسولین را آشکار کند، این منجر به ایجاد عدم تحمل به گلوکز و دیابت بارداری میشود.از طرفی بعضی از افراد که از قبل دچار اختلال خفیف قندخون هستند با آزمایشهای غربالگری در طی بارداری تحت این گروه طبقهبندی میشوند.
دیابت بارداری ۳–۸٪ از بارداریها را درگیر میکند و همچنین یکی از عوامل خطر برای نتایج بد بارداری است. همچنین این وضعیت مستقلاً میتواند باعث ایجاد دیابت نوع ۲ شود. تحقیقات نشان دادهاند که ۵۰٪ از این زنان طی ۲۰–۳۰ سال بعد دچار دیابت خواهند شد.
در سالهای اخیر افزایش میزان ابتلا به دیابت بارداری مشاهده شده است. فاکتورهای ایجادکننده متعددی برای این افزایش مطرح شدهاند شامل شیوع بالای چاقی در جوانان، بهبود بقای کودکان مؤنثی که وزن تولدشان در دو انتهای طیف وزن طبیعی تولد است.
در بزرگسالی این کودکان دچار اختلال در عملکرد انسولین یا توانایی ترشح انسولین هستند که میتواند آنها را مستعد ابتلا به دیابت بارداری کند. دیابت بارداری میتواند منجر به عوارض جدی و گسترده برای مادر و نوزاد شود.
این عوارض را میتوان با تشخیص و درمان مناسب کاهش داد، زنان دارای ریسک بالای ابتلا با آزمون ۷۵ گرمی تحمل گلوکز(OGTT) در اولین ویزیت بعد از بارداری آزمایش میشوند و آزمایش مجددی نیز در ۲۴ تا ۲۸ هفتگی بارداری انجام میشود.
درمان دیابت بارداری در ابتدا با رژیم غذایی و فعالیت بدنی است و در صورت عدم پاسخ برای کنترل قند از درمان با انسولین استفاده میشود. این زنان پس از اتمام بارداری هم بطور منظم مورد آزمایش قرار میگیرند.
دیابت در اثر داروها یا مواد شیمیایی
تخریب برگشتناپذیر سلول های بتا در مواردی نادری در پی مصرف واکور (نوعی سم ضد موش) یا پنتامیدین وریدی ممکن است اتفاق بیفتد. برخی داروها هم میتوانند عملکرد انسولین را مختل کنند.
به عنوان مثال نیکوتینیک اسید و گلوکوکورتیکوئیدها از این دسته هستند.بیمارانی که اینترفرون آلفا میگیرند هم در مواردی دچار آنتیبادی های ضد جزایر پانکراس یا نقص شدید انسولین شدهاند. برخی از داروهای پر کاربرد و نسبتاً بیخطر هم با افزایش ریسک بروز دیابت ارتباط دارند، مثل داروهای ضد فشارخون تیازیدی، استاتینها و بتابلاکرها.
در مورد استاتینها مطالعات نشان میدهد که این افزایش ریسک بسیار اندک است و در حال حاضر این افزایش ریسک توجیهکننده قطع یا کاهش مصرف استاتینها نیست.
انواع نادر
- عفونتها: برخی عفونت ها همچون عفونت های سرخک و سایتومگالوویروس و عفونت با کوکساکی ویروسهای سابتایپ ۳ و ۴.
- انواع ناشی از ایمنی نادر: سندرم استیفمن، آنتیبادیهای ضد گیرنده انسولین
- سایر سندرمهای ژنتیکی که با افزایش ریسک دیابت همراه هستند: سندرم داون، سندرم کلاینفلتر، سندرم ترنر، سندرم ولفرام، آتاکسی فردریک، بیماری هانتینگتون، سندرم لاورنس-مون-بیدل، دیستروفی میوتونیک، پورفیریا، سندرم پرادر ویلی
دستهبندیهای غیررسمی
دیابت نوع یک و نیم
دیابت خود ایمنی نهفته بزرگسالان (Latent Autoimmune Diabetes in Adults LADA) که آن را زیرگروهی از نوع یک میدانند که خصوصیاتی از دیابت نوع 2 را هم دارد و از این رو که در بین دو نوع یک و دو قرار دارد آن را یک و نیم نامیده اند.
اینها با سن کمتر از ۵۰، لاغرتر بوده، سابقه شخصی یا خانوادگی بیماریهای خود ایمن داشته و با احتمال بالا در عرض ۵ سال پس از شروع بیماری، نیازمند انسولین خواهند گشت.
دیابت نوع ۳
شواهد اپیدمیولوژیکی و علمی نشانگر وجود ارتباط پاتوفیزیولوژی مشترک بین دیابت نوع 2 (T2DM) و بیماری آلزایمر (AD) میباشد. تا آنجا که این فرضیه مطرح شدهاست که AD ممکن است “دیابت نوع ۳” باشد. دانشمندان در پی تحقیقات خود دریافتند که مقاومت به انسولین که شاه علامت مکانیزم دیابت است، در مغز هم رخ میدهد.
این نکته از آنجا مهم است که بر خلاف اعضای وابسته به انسولین یعنی عضله، کبد و بافت چربی، مغز جز ارگانهای غیر وابسته به انسولین است و جهت ورود گلوکز به درون سلولهای عصبی نیازی به وجود انسولین نمیباشد و در ادامه متوجه شدند که این مقاومت با بروز بیماری الزایمر همراه است.مطالعه دیگری نشان داد که آلزایمر میتواند بدون بالا رفتن قندخون (هیپرگلایسمی) در مغز بروز کند.
علاقهمندی رو به رشدی در تشخیص نقش ژنهای انسولین و فاکتور رشد مشابه انسولین (IGF) و گیرندههای مرتبط با آن (T2DM) در بروز اختلالات شناختی، آلزایمر و ضایعات اسکلتی عصبی ناشی از آلزایمر و ضایعات Aβ در مغز وجود دارد. این ارتباط نشان میدهد که انسولین و مکانیسم سیگنالینگ انسولین برای بقای نورونها بسیار مهم هستند و مطالعات نشان داد که کاهش رشد مغز و افزایش فسفوریلاسیون tau در موشهای دارای نقص در گیرنده انسولین ۲ و گیرنده انسولین عصبی وجود دارد.
از سوی دیگر، مطالعات مختلف نشان دادهاند که لیگاندهای قابل استخراج آمیلوئید بتا (ADDL) هم ممکن است مسئول بروز این پدیده باشد. ADDL الیگومرهایی مشابه در مورفولوژی و سایز به پریونهای مرتبط با بیماریهای نورودژنراتیو هستند. ADDLها ممکن است باعث کاهش سطح انسولین و مقاومت به انسولین در مغز بیماران آلزایمری شوند.
می توان نتیجه گرفت که اصطلاح “دیابت نوع ۳” دقیقاً نشان دهنده این واقعیت است که بیماری آلزایمر نوعی دیابت است که به صورت انتخابی مغز را درگیر میکند و دارای ویژگیهای مولکولی و بیوشیمیایی است که با دیابت نوع ۱ و نوع ۲ همپوشانی دارد.
عوارض
حاد
- کتواسیدوز دیابتی: این عارضه با سه مشخصه بیوشیمیایی کتوز، اسیدوز و هایپرگلیسمی متمایز میشود. کتواسیدوز دیابتی میتواند به عنوان علامت اولیه در دیابت نوع 1 بارز شود ولی معمولاً در بیماران تشخیص داده شده دیابت در موقعیتهایی که میزان انسولین خون کمتر از نیاز بدن است ایجاد میشود، همچون فراموش کردن دوز انسولین یا افزایش ناکافی دوز انسولین در وضعیتهای استرس همچون بیماری و جراحی.کتواسیدوز دیابتی با علائم تنفس کاسمال، نفس با بوی کتون، تهوع و استفراغ، دهیدراتاسیون و درد شکم یا کاهش سطح هوشیاری خود را نشان میدهد. درمان این وضعیت درمانی تخصصی است که معمولاً نیاز به بستری اورژانس در بخش مراقبتهای ویژه دارد. رکن اصلی درمان هیدراتاسیون و کنترل قند و اسیدوز است.
- سندرم هایپراسمولار هیپرگلیسمیک که قبلاً شوک یا کومای هایپراوسمولار نامیده میشد: مشخصه اصلی این عارضه هایپراوسمولاریتی خون است.این وضعیت شباهتهایی با کتواسیدوز دیابتی دارد با این تفاوت که وجود انسولین مانع از ایجاد کتونها و اسیدوز شدید میشود. در این وضعیت هایپرگلایسمی میتواند بسیار شدید و گاه بالای ۱۰۰۰ میلیگرم در دسیلیتر باشد.این وضعیت معمولاً در بیماران دیابت نوع دو دیده میشود، و معمولاً با وجود مقادیر بالای قند و نبود کتوز قابل توجه در حضور سایر علائم بالینی تشخیص داده میشود.در این بیماران دهیدراتاسیون شدیدتر است و متناسب با افزایش اوسمولاریته پلاسما سطح هوشیاری کاهش می یابد. در این عارضه علائم عصبی شامل تشنج و وضعیتی شبیه سکته مغزی مشاهده میشود که با تصحیح اوسمولاریتی بهبود پیدا می کند. درمان این وضعیت مرگبار باید تهاجمی باشد و شامل تجویز مایعات و انسولین است.
- هیپوگلیسمی یا افت گلوکز خون:افت قند به مقادیر کمتر از مقادیر طبیعی (۳٫۳ میلی مول در لیتر) که در واقع عارضه ناشی از داروهای کاهش دهنده قندخون است. این عارضه میتواند در پی افزایش مصرف گلوکز در موقعیتهایی همچون ورزش زیاد از حد، کمبود دریافت غذایی یا مصرف مشروبات الکلی ایجاد شود،این وضعیت میتواند شدید باشد و به کما یا تشنج منجر شود. وجود احتمال بروز این عارضه پایین آوردن انتظارات درمانی برای کنترل گلوکز خون را الزامی میکند. همچنین بروز آن باعث ایجاد ترس در بیمار نسبت به تکرار عارضه و بیتوجهی به کنترل قند میشود؛ لذا در درمان دیابت توجه جدی میشود که از این عارضه پیشگیری شود. در صورت بروز درمان بسته به شدت علائم می تواند با مصرف خوراکی یا تزریقی قند و انجام اقدامات تشخیصی و تعیین قندخون صورت گیرد.
مزمن
عوارض دیابت بطور عمده به دو دسته تقسیم میشود:
عوارض میکروواسکولار (ریز عروقی)
شامل رتینوپاتی (نابینایی)، نفروپاتی (آسیبهای گلومرول و دفع آلبومین) و نوروپاتی (کاهش یا ازدست دادن حس درد) است.
نفروپاتی دیابتی و بیماریهای کلیه: بیماریهای کلیه از یافتههای شایع در دیابتیها است. حدود نیمی از بیماران دیابتی در طول عمر خود علائم صدمه کلیوی را نشان میدهند. بیماری کلیه عارضه جدی است که میتواند منجر با کاهش طول و کیفیت عمر شود. نفروپاتی دیابتی شایعترین عارضه کلیوی دیابت است.
نفروپاتی دیابتی به افزایش پیش رونده دفع پروتئین از ادرار (پروتئینوری) گفته میشود که در بیماران مزمن دیابتی دیده شده و منجر به کاهش عملکرد کلیه و در نهایت نارسایی کلیه میشود.
عوامل خطر نفروپاتی دیابتی عبارت است از:
طول مدت ابتلا به دیابت، کنترل قند ضعیف، فشارخون بالا، جنسیت مذکر، چاقی و مصرف سیگار. نفروپاتی مراحلی دارد که برای غربالگری، تشخیص و تعیین پروگنوز بیماری کاربرد دارد. در ابتدا بیماران دیابتی دفع طبیعی آلبومین دارند.
در مراحل اولیه بروز نفروپاتی دفع پروتئین آلبومین در مقادیر اندک (میکروآلبومینوری) از ادرار ایجاد میشود. میزان دفع به تدریج افزایش مییابد تا در طی پیشرفت نفروپاتی به دفع واضح پروتئین از ادرار منجر شود.
عبور از هر یک از این مراحل حدود پنج سال به طول میانجامد. در اواخر این روند سرعت افت عملکرد کلیه افزایش مییابد و لذا نارسایی کلیه در مراحل آخر بیماری آشکار میشود.
علاوه بر نفروپاتی دیابتی، این بیماران ممکن است سایر بیماریهای کلیه همچون نفروپاتی ناشی از فشارخون و نفروپاتی ایسکمیک را دچار شوند. این بیماریها بطور مستقل یا همزمان با نفروپاتی دیابتی اتفاق میافتد. بعضی مطالعات مطرح کردهاند که در نیمی از بیماران دیابتی دچار نارسایی کلیوی آلبومینوری وجود ندارد. این مسئله اهمیت توجه به سایر ارزیابیهای عملکرد کلیه علاوه بر آلبومین ادرار را مطرح میکند.
رتینوپاتی دیابتی: دیابت میتواند باعث نابینایی شود، رتینوپاتی دیابتی شایعترین علت موارد جدید نابینایی در افراد مسن رتینوپاتی دیابتی است. کاهش بینایی همچنین با عوارض دیگری شامل افتادن، شکستگی استخوان ران و افزایش چهار برابر مرگ و میر همراه است.
بطور کلی رتینوپاتی دیابتی به سه شکل دیده میشود:
۱-آدم ماکولا (نشت عروقی منتشر یا موضعی در ماکولا)
۲-تجمع پیش رونده عروقی (میکروآنوریسم، خونریزیهای داخل شبکیه، خمیدگی عروقی، مالفورماسیونهای عروقی (رتینوپاتی دیابتی غیر پرولیفراتیو)
۳-انسداد شریانی شبکیه در مراحل آخر.
عوارض ماکروواسکولار (درشت عروقی)
بیماران دیابتی از افزایش قابل توجه ریسک ابتلا به بیماریهای قلبی عروقی آترواسکلروزی رنج میبرند. این شامل سکته مغزی، بیماری عروق کرونر و بیماریهای عروق محیطی و بیماری لثه و دندان است. ریسک این بیماریها در هر دو نوع اصلی دیابت و حتی در سنین پایین افزایش یافتهاست. مشخص شدهاست که در افراد دیابتی جوان ریسک بروز سکته زودرس بیشتر از افراد سالم است.
- بیماری عروق کرونر: علت اصلی مرگ و میر در بیماران دیابتی بیماریهای قلبی است. ۶۵ تا ۸۰ درصد از دیابتیها در اثر بیماریهای قلبی میمیرند. بیماران دیابتی در ریسک بالاتری از بیماریهای قلبی هستند و این مشکلات در سنین پایین تری ایجاد میشود. بیماران دیابتی همچنین ریسک بالاتر ابتلا به ایسکمی قلبی ساکت دارند و یک سوم از سکتههای قلبی در این بیماران بدون علائم شناخته شده سکته اتفاق میافتد.
- سکته مغزی: دیابت یکی از ریسک فاکتورهای قابل تغییر مهم در اولین سکته ایسکمی مغزی است. دیابت ریسک سکته مغزی را در مردان ۲–۳ برابر و در زنان ۲–۵ برابر افزایش میدهد. دیابت همچنین ریسک بروز مجدد سکته مغزی را دو برابر افزایش میدهد. عوارض سکته مغزی در دیابتیها بدتر از سایر افراد است که این شامل هزینههای بیمارستانی، معلولیتها و نواقص عصبی باقیمانده، و مرگ و میر در بلند مدت به همراه دارد.
- بیماری عروق محیطی:دیابت اولین علت قطع عضو غیرتروماتیک اندام تحتانی به حساب میآید. زخم پا در حدود ۱۵٪ مبتلایان به دیابت نوع 2 ایجاد میگردد و شایعترین محل آن شست پا میباشد. در جنس مذکر، دیابت طول کشیده بیشتر از ده سال، نوروپاتی محیطی، سیگارکشیدن، بیماری عروق محیطی و سابقه قطع عضو قبلی یا زخم بیشتر مشاهده میگردد.
- بیماری لثه و بیماری دیابت:احتمال ابتلا به بیماری پریودنتال در افراد مبتلا به دیابت بیشتر است. علت این موضوع، حساسیت بیشتر افراد مبتلا به دیابت در مقابله با عفونت است. در واقع، بیماری لثه ای اغلب به عنوان عارضهای از بیماری دیابت در نظر گرفته میشود. افرادی که دیابت آنها تحت کنترل نیست، در معرض خطر بیشتری هستند. خونریزی از لثه، آبسههای متعدد و تحلیل شدید استخوان، لقی دندان در این افراد شایع است.
ریسک فاکتورها و غربالگری
دیابت نوع یک
ریسک بروز دیابت 1 را میتوان با بررسی سابقه خانوادگی این بیماری و توجه به سن بروز و جنسیت اعضا درگیر خانواده تخمین زد. همچنین راههای دیگری هم برای پیشبینی بروز دیابت نوع یک ارائه شدهاست ولی از آنجا که هنوز راهی برای پیشگیری یا متوقف کردن روند بیماری وجود ندارد استراتژیهای مختلفی که برای تشخیص زودرس دیابت نوع 1 وجود دارد ارزش زیادی ندارند.
دیابت نوع دو
دیابت نوع 2 تشخیص داده نشده یکی از مشکلات رایج در سیستمهای درمانی است. استفاده از آزمایشهای ساده قند میتواند این افراد را که در معرض دچار شدن به عوارض قابل پیشگیری دیابت هستند تشخیص دهد. آزمون غربالگری مورد استفاده برای تشخیص دیابت آزمون قند ناشتای خون و هموگلوبین A1C است.
در صورتی که میزان قند ناشتا یا A1C در حد نزدیک به دیابت باشد انجام آزمایش تحمل قند ۷۵ گرمی نیز توصیه میشود. افرادی که در پی این آزمایشها قند بالایی داشته باشند ولی هنوز به میزان تشخیصی دیابت نرسیده باشند به عنوان اختلال تحمل گلوکز طبقهبندی میشوند. مشخص شده که این افراد هم در معرض عوارض ماکروسکولار دیابت بخصوص در زمینه سندرم متابولیک قرار دارند.
ریسک فاکتورهای دیابت نوع دو
- سن بالای ۴۰ سال
- فامیل درجه اول مبتلا به دیابت نوع ۲
- سابقه اختلالات قند پیشدیابتی (اختلال تحمل گلوکز، گلوکز ناشتای مختل)
- سابقه دیابت بارداری
- سابقه به دنیا آوردن نوزاد ماکروزوم (وزن بالاتر از حد طبیعی)
- وجود عوارض انتهایی دیابت روی اعضا بدن
- وجود فاکتورهای خطر بیماریهای قلبی عروقی (همچون چربی خون بالا، فشار خون بالا، چاقی)
- وجود بیماریهای مربوط به دیابت (سندرم تخمدان پلیکیستیک، آکانتوز نیگریکانز، عفونت اچ.آی. وی، برخی اختلالات روانپزشکی همچون شیزوفرنی، افسردگی و اختلال دوقطبی)
- مصرف داروهای مربوط به دیابت: کورتیکواستروئیدها، آنتیسایکوتیکهای آتیپیک، درمان اچآیوی/ایدز و غیره.
-
اهمیت آموزش دیابت
از اوایل قرن ۱۹ میلادی و با معرفی مفهومی با عنوان «خود مدیریتی» در ادبیات پزشکی مرتبط با بیماریهای مزمن نظیر دیابت، مطالعات گستردهای در زمینه توانمندسازی بیماران دیابتی برای کنترل شخصی دیابت صورت گرفت.ایفای نقش «مدرس دیابت» در ابتدا به عهده پزشکان معالج گذاشته شد و پزشکان با گذشت زمان، تفهیم ضرورتهای مدیریت بیماری به بیماران را سرلوحه مراقبتهای تخصصی خود قرار دادند.
با این حال، با گذشت زمان و مشاهده موانع متعددی که بر سر راه آموزش دیابت به بیماران وجود داشت، از جمله مشغله زیاد پزشکان، عدم توجه کافی به نیازهای بیمار و عدم باور به این اصل، سبب شد تا این وظیفه به سایر پرسنل بهداشتی نظیر پرستاران منتقل شود.
دستگاه سنجش قندخون
انواع متعددی از این دستگاهها در ایران وجود دارد. علاوه بر انواع خارجی، نوع داخلی آن نیز تولید شده است. این دستگاهها دارای دو بخش الکترونیکی و نوار اندازهگیری قندخون هستند. نوارها یک بار مصرف و تنها در دستگاه مورد نظر قابل استفاده است در صورت عدم تولید هر کدام از این بخشها توسط شرکت سازنده، دستگاهی که در اختیار بیمار است غیرقابل استفاده میشود؛
از طرف دیگر انواع تقلبی و تاریخ مصرف گذشته نوارهای دستگاه سنجش قند در بازار ایران موجود است لذا بهترین گزینه برای انتخاب نوع دستگاه، مراجعه به لیست دستگاههای سنجش قندخون مورد تأیید وزارت بهداشت است.
وزارت بهداشت دستگاههای مجوزدار و مورد تأیید این وزارتخانه را به همراه نوع گواهی های معتبر آنها اعلام مینماید. در هر صورت با توجه به تعداد زیاد پایشگرهای گلوکز در دسترس،حضور یک آموزش دهنده مجرب دیابت جهت کمک به بیمار برای انتخاب نوع پایشگر مناسب بیمار و یادگیری طرز صحیح استفاده از آن دستگاه، الزامی است.
پیشگیری
برای پیشگیری از تشکیل زخمهای دیابتی راههای مختلفی وجود دارد که عبارتند از:
پرهیز از سیگار، تحت کنترل داشتن قند و فشارخون و کلسترول، ورزش برای تحریک جریان خون، تمیز نگه داشتن پاها، بررسی کردن هر روز پاها به منظور یافتن خراش و ترک خوردگی پوست، خشک کردن پاها بعد از حمام.
کنترل میزان قندخون از مهمترین موضوعها در برخورد با بیماری دیابت است. به تازگی محققان دانشگاه لیدز آمریکا با استفاده از فناوری لیزر موفق به تولید یک دستگاه غیرتهاجمی شدهاند که قندخون دیابتی را کنترل میکند. این سیستم GlucoSense نام دارد و بدون هیچ سوزن یا جراحی، قندخون را بطور مداوم اندازهگیری میکند.
در این روش، بیمار انگشت خود را روی حسگر شیشهای کوچکی قرار میدهد. در این هنگام، یک پرتو لیزر کم توان به انگشت تابیده میشود. بخشی از این پرتو توسط گلوکز خون جذب و باقیمانده به حسگر شیشهای بازتاب میشود.
ورزش و دیابت
ورزش به دیابتیها کمک میکند که از شر حملههای قلبی و نابینایی و آسیبهای عصبی در امان باشند. وقتی که غذا میخورید سطح قندخونتان افزایش مییابد. هر چه بیشتر سطح خون افزایش یابد قند بیشتری به یاختهها میچسبد.
وقتی که قند به یاخته بچسبد دیگر نمیتواند از آن جدا شود و تبدیل به مادهای زیانآور به نام سوربیتول میشود که این ماده میتواند باعث نابینایی و ناشنوایی و آسیبهای مغزی و قلبی و نشانگان پاهای سوزان و … گردد.
وقتی که قند وارد بدن شما میشود فقط میتواند در یاختههای کبد و ماهیچه ذخیره گردد. اگر یاختههای کبد و ماهیچه از کربوهیدرات اشباع باشند، قندها دیگر جایی برای رفتن ندارند.
اگر ذخیره یاختههای ماهیچه در پی ورزش کردن مصرف گردد پس از صرف غذا قندها به وسیله ماهیچه جذب میشوند و مقدار آنها در خون افزایش نمییابد؛ بنابراین اگر با یک برنامه ورزشی منظم بتوانیم ذخیره قند ماهیچهها را کاهش دهیم مسلماً میتوانیم شاهد بهبود همهجانبه عوارض بیماری دیابت باشیم.
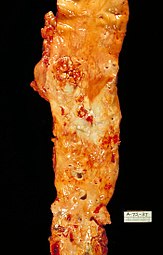
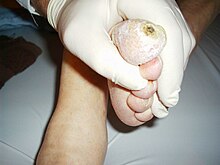
زخمهای دیابتی
زخمهای دیابتی، جراحتهایی در پوست، چشم، اعضای موکوسی یا یک تغییر ماکروسکوپی در اپیتلیوم نرمال افراد دیابتی تیپ ۱ و ۲ میباشد. بیش از ۷۵ ٪ افراد دیابتی، مبتلا به زخمهای دیابتی هستند که در آمریکا بیش از ۸۰ ٪ آنها منجر به قطع عضو میشوند که در صورت مراجعه به خوبی درمان میشدند.
زخمها در هنگام بروز، مستعد عفونت هستند (اگرچه عفونت به ندرت در اتیولوژی زخمهای دیابتی دخالت دارد). این جراحتها معمولاً به دلیل زخمهای اولیه، التهاب، عفونت یا شرایط دارویی ایجاد میشوند که سلامتی را به خطر میاندازند.
بهطور کلی افرادی با سابقه دیابت بیش از ۱۰ سال، جنس مذکر (مردها)، عوارض قلبی عروقی، عوارض کلیوی، بیشتر از دیگر بیماران دیابتی، در معرض خطر زخم پای دیابتی میباشند. دیگر دلایل ایجاد این زخمها شامل عفونت ثانویه (باکتری، قارچ یا ویروس) و ضعف شدید بیمار میباشند.
علایم زخم دیابتی
علائم شایع در عفونتهای پای دیابتی شامل موارد زیر میباشد
- میخچه
- ناهنجاریهای استخوان پا* تب، قرمزی، آدم یا دیگر علائم عفونت
- بافتی که روی محل جدید عفونت به وجود(scar) میآید
- زخمهای پا که در ا ثر آسیب عصبی یا جریان خون ضعیف به وجود میآیند (زخمها اغلب بالای قوزک یا زیر شست یا در محلی از پا که ناشی از نامناسب بودن کفش است، تشکیل میشود).
- تغییر شکل عضلات، پوست یا استخوان پا در اثر آسیب عصبی و گردش خون ضعیف
- کند بودن مراحل بهبود زخم
- پینه بستن پا و انگشتان چماقی
درمان
در واقع درمانی قطعی برای دیابت وجود ندارد و تنها میتوان آن را کنترل کرد که در مراحل حاد قرار نگیرد. جایگزینی سلولهای β از دست رفته، نقش بسزایی در تنظیم قندخون و کاهش اختلالات دیابتی دارد. در طی دهههای گذشته استراتژیهای مختلفی برای جایگزینی سلولهای β از دست رفته به کار گرفته شد.
پیوند جزایر لانگرهانس پانکراس یکی از این راهکارها میباشد که بهطور موفقیتآمیزی در کلینیک صورت گرفتهاست. اما در عمل به دلیل کمبود افراد دهنده پیوند و چالش بر سر سرکوب سیستم ایمنی فرد دریافتکننده محدود گشت.
از راهکارهای دیگر، جایگزینی سلولهای β از دست رفته از طریق سلولهای α پانکراسی میباشد (تمایز سلولهای α به β پانکراس). فاکتور رونویسی Arx، یکی از فاکتورهای مهمی است که در حین تشکیل پانکراس باعث تفاوت سرنوشت سلولهای α و β پانکراسی میشود.
بیان این فاکتور رونویسی باعث تبدیل سلولهای پیش ساز اندوکراینی پانکراس به سلولهای α میگردد. این فاکتور با سرکوب بیان فاکتور رونویسی Pax4 باعث بیان فاکتورهای زیردست اختصاصی سلولهای α میگردد.
عدم بیان Arx و بیان Pax4 باعث ایجاد سلولهای β پانکراسی میشود؛ بنابراین مطالعه بر روی حذف ژن Arx و در نتیجه بیان Pax4 زمینه مطالعاتی محققان را برای جایگزینی سلولهای β فراهم کرد.
با این حال به نظر میرسد که فاکتورهای رونویسی تنها فاکتورهای دخیل در تمایز سلولهای α به β نیستند. در مطالعهای که در این موضوع انجام شد از سلولهای بنیادی برای ایجاد سلولهای β تولیدکننده انسولین استفاده شد. اما مشاهدات حاکی از این بود که این سلولها توانایی پاسخگویی به محرک خارج سلولی گلوکز را ندارند.
با وارد کردن این سلولها به بدن موش و بلوغ این سلولها به مدت پنج ماه، این سلولها توانایی بالانس قندخون را نسبت به محرک خارج سلولی گلوکز پیدا میکنند. به نظر میرسد که تغییرات اپی ژنتیکی نقش قابل ملاحظهای در تعیین سرنوشت سلولهای اندوکراینی و بلوغ کامل آنها دارد.
به عبارتی فاکتورهای رونویسی و تغییرات اپی ژنتیکی هردو با همکاری هم نقش در تعیین سرنوشت یک سلول و بروز ویژگی اختصاصی برای آن سلول دارند.
متیلاسیون DNA از جمله تغییرات اپی ژنتیکی است که در بقای یک سلول نقش دارد. مطالعات اخیر نشان داده که نقش متیلاسیون در سلولهای α پانکراسی تنها در بقای سلولی خلاصه نمیشود. در این سلولها متیلاسیون DNA باعث حفظ ویژگی اختصاصی سلولهای α و تمایز آنها از سایر سلولهای اندوکراینی میگردد.
Dnmt1 یکی از آنزیمهایی است که در متیلاسیون DNA نقش دارد و محققان به مطالعه همزمان این آنزیم و فاکتور رونویسی Arx برای تمایز سلولهای α به β میپردازند.
حذف فاکتور رونویسی Arx به تنهایی باعث تبدیل ۳۰٪ از سلولهای α به سلولهای مشابه β بعد از ۱۲ هفته میشود. اما سلولهای جدید تولید شده مارکرهای اختصاصی بلوغ سلولهای β را ندارند. در مقابل با حذف Dnmt1، هیچ یک از فاکتورهای اولیه اختصاصی سلولهای β بعد از ۱۰ ماه مشاهده نشد.
در مرحله بعد،حذف هردو فاکتور Arx و Dnmt1 صورت گرفت. در هفته ۱۲ ام از حذف این دو فاکتور بیش از ۵۰٪ از سلولهای α، توانایی تولید انسولین را پیدا کردند و بیان فاکتورهای اختصاصی مرتبط با بلوغ سلولهای β مشاهده شد.
نکته قابل توجه این است که سلولهای β جدید تولید شده از لحاظ خواص فیزیولوژی نیز مشابه سلولهای β اصلی میباشند. در نتیجه این تحقیقات اهمیت دو فاکتور Arx و Dnmt1 در حفظ ویژگی سلولهای α مشخص شد و نشان داده شد که حذف این دو فاکتور در بروز ویژگیهای اختصاصی سلولهای β دخیل است.
برای زخم دیابت نیز میتوان درمان را در نظر گرفت. درمان زخمهای دیابتی به راه های مختلف انجام میگیرد:
- مراقبت پا: شامل مرطوب نگه داشتن محیط زخم با ا انتخاب ماده مناسب، همچنین خشک نگه داشتن لبههای زخم. در بیماران دیابتی وابسته به انسولین که مبتلا به زخم هستند، مراقبتها حدود ۳ سال ادامه مییابد.
- آنتیبیوتیکها: آنتیبیوتیکها حتی زمانی که عفونتها بروز نکردهاند (پروفیلاکتیک) تجویز میشوند تا از بروز عفونت جلوگیری شود.
- کنترل قندخون: یکی از عوامل ایجاد زخمهای دیابتی، بالا بودن قندخون است. بالا بودن قندخون ایمنی را کاهش میدهد و بهبودی زخم را به تأخیر میاندازد. کنترل قندخون چه به صورت تجویز دارویی و چه به صورت غذایی و همچنین تجویز انسولین به صورت کوتاه مدت زخم را بهبود میبخشد و قند اولیه را کنترل میکند.
- پیوند پوست: پیوند پوست نیز میتواند زخمهای دیابتی را درمان کند.
- جراحی: برداشت بافت مرده اطراف محل زخم معمولاً برای تمیز کردن و بهبودی زخمها انجام میشود. جراحی بای پس، جریان خون را در شریان پا بهبود میبخشد که ممکن است در التیام زخم و جلوگیری از قطع عضو کمککننده باشد و در پایان قطع عضو برای متوقف کردن گسترش عفونت نیاز است.
- اکسیژن درمانی هایپر باریک: افزایش ۵ برابر غلظت O از ۲۰ ٪ تا ۱۰۰ ٪ و افزایش فشار آن از ۱ اتمسفر به ۲ اتمسفر در مجموع منجر به ۱۰ برابر شدن میزان اکسیژن میشود که یکی از اثرات آن به وجود آمدن رگهای خونی بیشتر در محل میباشد که منجر به کاهش جریان خون و مناسب تر شدن جریان به مناطقی که بلوک خونی دارند میگردد. به نظر میرسد درمان اکسیژن هایپر باریک به کاهش قطع عضو کمک میکند.
پرهیز غذایی
بسیاری از افرادی که بعد از سن ۴۰ سالگی دچار دیابت میگردند با رعایت یک رژیم غذایی مشتمل بر مصرف سبزیجات، غلات کامل، حبوبات و ماهی و محدود کردن شدید فراوردههای شیرینیپزی و شکر و محدود کردن دریافت کربوهیدرات میتوانند حال خود را بهبود بخشند.
بسیاری از کسانی که دچار دیابت شدهاند انسولین مصرف میکنند آنها توانایی کافی برای پاسخ دادن به انسولین را ندارند و این امر به علت وزن بالا و مصرف زیاد قندهای تصفیه شده از سوی آنهاست. اولین دستور برای برطرف کردن این حالت استفاده از غلات و دانههای کامل به جای فراوردههای شیرینی و نانپزی (آرد سفید) است.این امر با کمک به احساس سیری و خوردن کمتر باعث محدود کردن دریافت مهمترین منبع دریافت چربیها خواهد گردید.
طبق نظر پزشکی گیاهی برای کنترل دیابت میتوان از عرقیات گیاهی همچون:
شنبلیله،برگ زیتون،ماستیک،مارتیغال،دارچین،فلفل قرمز، برگ گردو ،گزنه و… استفاده کرد؛ و موادی مانند نان سبوس دار و سیب و انار و گردو، کدو، بامیه، در درمان دیابت نقش دارند.
بر پایه پژوهشهایی که در اروپا انجام گرفته است نشان داده شده که دریافت مقادیر بسیار زیاد پروتئین به کلیههای یک فرد دیابتی آسیب وارد میکند بنابراین دیابتیها باید از مقادیر کمتر گوشت و ماکیان و تخم مرغ استفاده نمایند.
همچنین تحقیقات اخیر نشان میدهد که کربوهیدراتهای تصفیه شده میزان نیاز به انسولین را افزایش و چربیهای غیر اشباع تک پیوندی و چند پیوندی موجود در سبزیجات و چربیهای امگا-۳ موجود در روغن ماهی و همچنین استفاده از آرد کامل و دانههای کامل به جای آرد تصفیه شده نیاز به انسولین را کاهش میدهد.
سطح بالای قندخون بعد از صرف غذا موجب میشود که قندها به یاختهها چسبیده و تبدیل به مادهای سمی (برای یاختهها) به نام سوربیتول شوند که این ماده به اعصاب و کلیه و رگها و قلب آسیب خواهد رساند.
طول عمر بیماران دیابتی
بنیاد بینالمللی دیابت آماری ارائه کردهاست که براساس آن این بیماری خاموش در هر شش ثانیه یک قربانی میگیرد و تعداد مرگهای ناشی از آن بیش از مجموع ایدز،سل و مالاریا است.
تغییر الگوی زندگی این بیماران و خود مراقبتی میتواند به طول عمر بالای این بیماران کمک کند و این بیماران میتوانند با کنترل قند و استفاده از دارو عمری کاملاً طبیعی داشته باشند.
مطابق برخی تحقیقات مبتلایان به دیابت نوع یک «دیابت کودکی» بطور متوسط یک دهه از عمرشان کم میشود، نتایج یک تحقیق نشان دادهاست که مردان مبتلا به دیابت نوع یک بطور متوسط ۱۱ سال و زنان ۱۳ سال کمتر از افراد غیر مبتلا به دیابت عمر میکنند.
این مطالعه بر روی ۲۵ هزار فرد مبتلا به دیابت نوع یک در سالهای ۲۰۱۰–۲۰۰۸ انجام شدهاست.
محققان دریافتند که طول عمر مردان مبتلا به دیابت نوع یک بطور متوسط ۶۶ سال است در حالیکه مردان سالم عمر متوسط ۷۷ سال داشتهاند.
این مطالعه نشان داده است که بیشترین عامل تأثیرگذار بر روی این کاهش طول عمر ناشی از تأثیر دیابت بر روی سلامت سیستم قلبی عروقی است که در ۳۶ درصد مردان و ۳۱ درصد زنان مبتلا به دیابت نوع یک وجود دارد.
یکی از دلایل پایین آمدن یک دهه از عمر این بیماران عدم مراقبت های دائمی و کافی است و مصرف دارو قطعاً نمی تواند به اندازه تغذیه مناسب و به اندازه ورزش در کنترل دیابت مؤثر باشد.
با این حال عقیده راسخ پزشکان و محققان بر این است که با رعایت موارد لازم فرد دیابتی میتواند بیش از ۸۰ سال عمر کند و طول عمری کاملاً طبیعی داشته باشد و ورود داروها و روشهای مراقبتی و کنترلی جدید نقش قبل توجهی در افزایش طول عمر طبیعی این بیماران در چند سال اخیر داشته است.











نقد و بررسیها
هنوز بررسیای ثبت نشده است.